
点击蓝字学习更多知识
皮肤伤口愈合是一项重要的生理过程,这其中包括了许多不同种类的细胞及其产物的协同作用,身体会试图修复由局部侵袭造成的损伤,最早开始于炎症阶段。
最终损伤会被修复,修复包括由胶原沉积引起的特殊结构的替代和再生,这与通过组织或干细胞中已有细胞进行增殖和分化的过程相对应。但是再生和修复这两个机制并不互相排斥,在皮肤损伤后再生和修复是可以同时发生的。
伤口愈合是分阶段进行的
组织修复是一个简单的线性过程,其中生长因子导致了细胞的增殖,从而导致涉及溶性介质、血细胞、细胞外基质产生和实质细胞增殖的动态变化的整合。
急性皮肤创伤愈合包含四个重叠在一起的阶段,分别为: 止血、炎症、增殖和组织重塑。
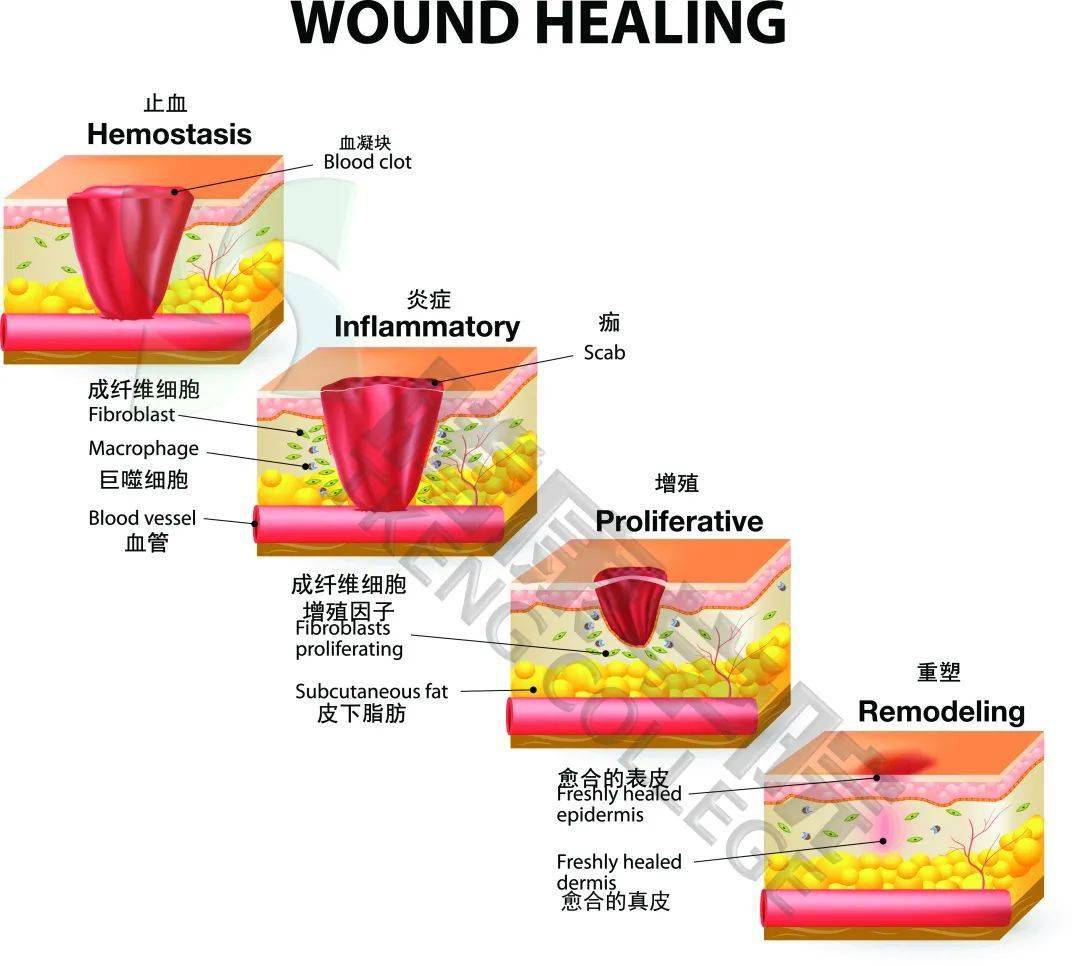
止血阶段,血液开始凝结以帮助止血。然后,白细胞迁移到伤口部位,帮助保护和清洁伤口,最后,身体在重建和修复组织。
当皮肤收缩导致伤口部分闭合时,再上皮化在伤口愈合中起着重要作用,这个过程发生在增殖阶段。
在伤口愈合过程中,角质形成细胞主要分布在皮肤的外层,在底层肉芽组织上迁移,这种块状的粉红色组织在伤口边缘形成。
最后,角质形成细胞与从另一侧迁移过来的角质形成细胞合并,闭合伤口。
伤口愈合的四个阶段
以下是伤口愈合过程的工作原理:
第一阶段:止血
当受伤时,你可能会流血,当然这取决于伤势的严重程度。受损的血管收缩,泄漏的血液凝固,有助于维持其完整性。
凝血包括血小板和血小板在纤维蛋白网络中的聚集,依赖于通过激活和聚集这些细胞的特定因子的作用。
纤维蛋白网络除了重建内环境稳定和形成一道屏障以防止微生物入侵之外,组织细胞迁移所需的临时基质,从而恢复皮肤作为保护屏障的功能,维持皮肤的完整性。
这也使细胞迁移到病变微环境和刺激成纤维细胞增殖成为可能,这也是人体的第一道防线,称为止血。
第二阶段:保护区域(炎症)
你可能会听到各种关于炎症的坏话,但它是伤口愈合的关键部分。
炎症阶段的细胞反应以伤口区域白细胞内流为特征。

这种反应非常迅速,并且与炎症的关键体征相一致,炎症的主要体征由病变部位的水肿和红斑显示。通常,细胞反应在最初24小时内建立,并可延长至两天。
组织中的免疫细胞也可能发生快速激活,如分泌趋化因子和细胞因子的肥大细胞、γ-δ细胞和朗格汉斯细胞。
炎症是病变引起的局部保护性组织反应,导致组织破坏。炎症细胞在伤口愈合中起着重要作用,有助于溶酶体酶和活性氧的释放,并促进各种细胞碎片的清理。
这会使伤口附近的血管更加开放,从而使血流量增加。因此,扩张允许更多的氧气和营养进入伤口开始愈合。伤口会开始发红,发炎,或者肿胀,这意味着它正在愈合。
仅在病变发生数小时后,大量中性粒细胞通过存在于毛细血管壁中的内皮细胞进行转运,这些内皮细胞被促炎细胞因子激活,如位于病变部位的IL-1β、TNF-α(肿瘤坏死因子α)和IFN-γ(干扰素γ)。
在病变发生48小时后,单核细胞从邻近血管(也渗透到病变区域)迁移加剧,随着新基因表达谱的产生,单核细胞分化为巨噬细胞。这些细胞通过趋化因子信号被激活,可以作为表达抗原的细胞,帮助中性粒细胞吞噬。
这些巨噬细胞具有吞噬肌肉碎片的功能,同时还会产生和释放细胞因子、促血管生成因子、炎症因子和纤维生成因子以及自由基的功能。如果你看到透明的液体从伤口渗出,说明巨噬细胞已经开始重建过程。
第三阶段:增殖(重建)
在身体清理伤口并防止感染后,它就可以开始重建组织。
增殖期的目的是通过收缩和纤维增生减少受损组织面积,建立一个可行的上皮屏障来激活角质形成细胞。
该阶段负责病变本身的闭合,包括血管生成、纤维增生和再上皮化。这些过程在最初48小时内在病变的微环境中开始,并可持续到病变发生后的第14天。

电子显微镜显示周细胞(箭头)与内皮细胞(星号)紧密接触,共享构成血管壁的该细胞基膜
血管重塑促使血流改变。血管生成是一个协调的过程,涉及内皮细胞增殖、基底膜破裂和重排、管状结构中的迁移和结合以及血管周围细胞的募集。
一段时间以来,血管生成被描述为各种生理和病理条件的必要条件,如胚胎发生、肿瘤生长和转移。
富含氧气的红血球通过创造新的组织帮助伤口愈合。 化学信使提醒伤口附近的细胞产生胶原蛋白,这是修复损伤的关键成分。

在这个阶段,伤口会开始形成一个隆起的红色疤痕。
第四阶段:组织重塑
重塑阶段在病变发生后两到三周开始,可以持续一年或更长时间。
重塑阶段的核心目标是通过细胞外基质的重组、降解和再合成实现最大拉伸强度。 在病变愈合的最后阶段,试图恢复正常组织结构,肉芽组织逐渐重塑,形成细胞和血管较少的瘢痕组织,胶原纤维浓度逐渐增加。
从创伤开始后的第七天,电镜显示细胞外基质中不同方向的胶原束,表明纤维增生过程的开始。
这一阶段的标志是细胞外基质发生深刻变化的成分成熟,初始炎症消退。
一旦皮损表面被单层角质形成细胞覆盖,其表皮迁移停止,并从伤口边缘到其内部重新建立一个新的分层表皮,其下有一个基底层。
在此阶段,基质沉积,随后其成分发生变化。 随着伤口闭合,III型胶原降解,I型胶原合成增加。在整个重塑过程中,细胞和血浆金属蛋白酶降解的透明质酸和纤维连接酸减少,上述I型胶原的表达也随之增加,但可能会根据受伤情况留下疤痕。
更多关于加速伤口愈合的途径
作为人体最大的器官皮肤有助于保护内脏和保持重要的营养素在体内。它还提供了一个阻挡有害物质的屏障,保护身体免受太阳辐射过多的伤害。

当受到皮肤损伤时,它还能通过向伤口部位输送必需的蛋白质来确保伤口的正常愈合。这些细胞有助于封闭伤口,防止感染。
科学家最近发现,一个包含两个基因的分子通路在伤口愈合中起着关键作用。但在这条通路中,急性改变会引起慢性损伤。例如,在糖尿病溃疡患者中,角质形成细胞功能不正常。

在伤口愈合的过程中,GRHL3通过激活Fscn1的蛋白编码基因,可以使细胞之间的粘连变松,从而有效的迁移以闭合伤口。
角蛋白细胞作为表皮中最常见的细胞,在伤口修复和免疫功能中起着至关重要的作用。它们执行再上皮化过程,角质形成细胞迁移、增殖和分化以修复表皮屏障。
研究人员发现,当这一过程发生改变时,可能会导致慢性、无法愈合的伤口。糖尿病就是一个例子,它每年影响数百万人的健康。
虽然需要更多的研究来了解角质形成细胞在伤口愈合中的作用,但这项研究发现GRHL3和Fscn1这两个基因可以共同作用来封闭伤口并促进愈合。

这项研究对伤口愈合过程中的分子途径提供了一个更好的了解角度,这将有助于改进伤口愈合的治疗方法。
【课程指南】
共30讲
原价299,限时特109元
支持试听,永久复看
获取更多精彩(扫码)
点击名片,关注我们,锁定精彩!















